Trombocitais praturtinta plazma – odos jaunystės paslaptis
Gyd. Andrė Lideikaitė, prof. dr. Matilda Byalitė-Bučinskienė
Trombocitais praturtinta plazma (PRP) – tai yra autologinis žmogaus kraujo produktas, kuriame nedideliame kraujo plazmos tūryje yra žmogaus trombocitų koncentratas. Jis yra išgaunamas centrifūguojant paties paciento kraują. Centrifūgavimo metu plazma su trombocitais yra atskiriama nuo raudonųjų kraujo kūnelių. Trombocitų alfa granulėse yra daugybė augimo faktorių, mediatorių, citokinų ir kitų biologiškai aktyvių medžiagų:
- transformuojantis augimo faktorius (TGF -β1)
- iš trombocitų išgaunamas augimo faktorius
- bazinių fibroblastų augimo faktorius
- kraujagyslių endotelio augimo faktorius
- epidermio augimo faktorius
- insulino tipo augimo faktorių (IGF -1) ir kt.
Centrifūgavimo metu šie augimo faktoriai ir mediatoriai yra sukoncentruojami, injekuojami į pažeidimo sritis ir taip yra aktyvinamas natūralus organizmo gyjimo procesas, audinių regeneracija. Susidariusiame trombocitų koncentrate žmogaus trombocitų skaičius svyruoja nuo 150 000 iki 350 000 vnt /μ. Trombocitų koncentracija plazmoje gali skirtis dėl skirtingų paruošimo metodų bei paciento kraujo savybių surinkimo metu.

Trombocitais praturtinta plazma (PRP) dermatologijoje yra naudojama įvairių odos ligų, aknės ar trauminių randų, plaukų slinkimo ar nuplikimo gydyme bei odos atjauninimui. Nors PRP terapija buvo daug metų naudojama ortopedijoje, tačiau vis labiau įsitvirtina ir dermatologijoje bei estetinėje medicinoje.
Odos senėjimas
Odos senėjimo procesui įtakos turi tiek vidiniai žmogaus faktoriai tiek ir aplinkos veiksniai (UV spinduliuotė, uždegiminiai procesai, cheminių medžiagų poveikis, reaktyvios oksidacinės medžiagos). Ląstelių lygmenyje tai lemia DNR pažeidimus ir laiko bėgyje jų kaupimąsi ląstelėje. DNR pažaidos sutrikdo ląstelių funkcijas, baltymų sintezę ir normalią ląstelių fiziologiją. Ultravioletinė spinduliuotė lemia reaktyvių oksidacinių medžiagų susidarymą, kurios suardo tarpląstelinę matricą ir sukelia klinikinius senėjimo požymius. Kliniškai odos senėjimas pasireiškia odos elastingumo sumažėjimu, raukšlelių atsiradimu bei epidermio suplonėjimu.
Vieni didžiausių odos senėjimą skatinančių veiksnių yra sumažėjusi kolageno ir fibroblastų gamyba. Odoje esantys augimo faktoriai ir citokinai sėkmingai skatina ląstelių medžiagų apykaitą (metobolizmą), todėl odos ląstelių stimuliavimas gali padėti stabdyti ir slopinti odos senėjimo procesus. Vienas iš tokių stimuliavimo metodų yra trombocitais turtinga plazma (PRP). Ši plazma yra augimo faktorių, mediatorių, citokinų ir kitų biologiškai aktyvių molekulių šaltinis, skatintis ląstelių dauginimąsi, diferenciaciją ir regeneraciją, įskaitant fibroblastų ir kolageno sintezės aktyvavimą, todėl sėkmingai yra naudojama odos atjauninimui.
PRP ir odos atjauninimas
Senstant oda praranda dalį galimybių atsistatyti ir atsinaujinti. Tyrimais buvo įvertintas paviršinio ir intraderminio PRP veiksmingumas, naudojant jį vieną ir kartu su kitomis atjauninimui skirtomis procedūromis. Vieno tyrimo metu 12 moterų vieną kartą per mėnesį, iš viso 3 mėnesius buvo atliktos intraderminės PRP procedūros kaktos, skruostų ir nosies-lūpų raukšlių srityse. Procedūrų veiksmingumas (raukšlių gylio sumažėjimas, padidėjęs odos švelnumas, drėgmės kiekis) įvertintas praėjus 1 mėnesiui po paskutinės procedūros. Rezultatai buvo vertinami subjektyviai (paciento ir gydytojo) bei objektyviai (naudojant programines įrangas). 75% gydytojų ir 62,5% pacientų, įvertinus klinikinį procedūros efektą, pasisakė, kad rezultatai buvo geri arba pakankami. Stebėti pašaliniai reiškiniai – laikinas deginimo jausmas, švelni odos eritema ir smulkios hematomos injekcijų vietose.

Kitame tyrime 22 moterims buvo atliktos trys neabliacinio frakcinio lazerio procedūros, o pusei tiriamųjų atsitiktinės atrankos būdu papildomai taikyta prie lazerinės terapijos ir PRP procedūros. PRP buvo uždėta vietiškai kaip kaukė ir laikyta po 20 minučių po kiekvienos lazerinės procedūros. Rezultatai įvertinti praėjus 1 mėnesiui po paskutinės atliktos procedūros. Procedūros efektas vertintas, remiantis subjektyvaus paciento pasitenkinimo procedūros rezultatais balais, dviejų aklų dermatologų atlikta fotografine apžvalga, odos elastingumo, paviršiaus šiurkštumo ir odos paraudimo indekso vertinimu. Tyrimo pabaigoje 100% pacientų, kuriems buvo taikytas kombinuotas gydymas, atžymėjo odos struktūros ir smulkių raukšlių pagerėjimą, lyginant su 58% pacientų, gydytų vien lazerinėmis procedūromis. Remiantis objektyviu dermatologų vertinimu, 73% tiriamųjų, kuriems taikytas kombinacinis gydymas, odos struktūra ir būklė pagerėjo, lyginant su 45%, gydytų tik lazerinėmis procedūromis. Odos šiurkštumas ir elastingumas žymiai pagerėjo grupėje tiriamųjų, kuriems dėtos PRP kaukės. Poprocedūrinės eritemos trukmės tarp šių dviejų grupių reikšmingų skirtumų nenustatyta.
Tyrimų duomenimis PRP gali būti naudinga, naudojant šią procedūrą odos atjauninimui, ypač, kai jos yra kombinuojamos su kitais gydymo metodais (lazerinėmis, mikroinjekcijų ir kitomis). Taip pat tyrimuose nepastebėta PRP procedūros ilgalaikių šalutinių reiškinių, dažniau būdingos trumpalaikės poprocedūrinės odos reakcijos.
Aknės ir trauminių randų gydymas
Aknė pasireiškia iki 90% paauglių, tačiau šiuo metu yra stebimas aknės pasireiškimo vėlyvėjimas, kuris yra siejamas su pasikeitusiu gyvenimo tempu, padidėjusiu streso lygiu. Sunkesniais ligos atvejais arba uždelsus laiku paskirti tinkamą gydymą, aknės bėrimai palieka odoje randus. O šie gali paveikti žmogaus psichologinę būseną, gali būti siejami su depresijos pasireiškimu bei sumažėjusia paciento saviverte.
Aknei yra būdingi atrofiniai randai, o šie yra skirstomi į ledkalnio viršūnės formos, dėžės formos ir riedulio formos randus (icepick, boxcar, and rolling scars). Randai aknės metu formuojasi dėl dermoje stipraus uždegimo ir odos susitraukimo.
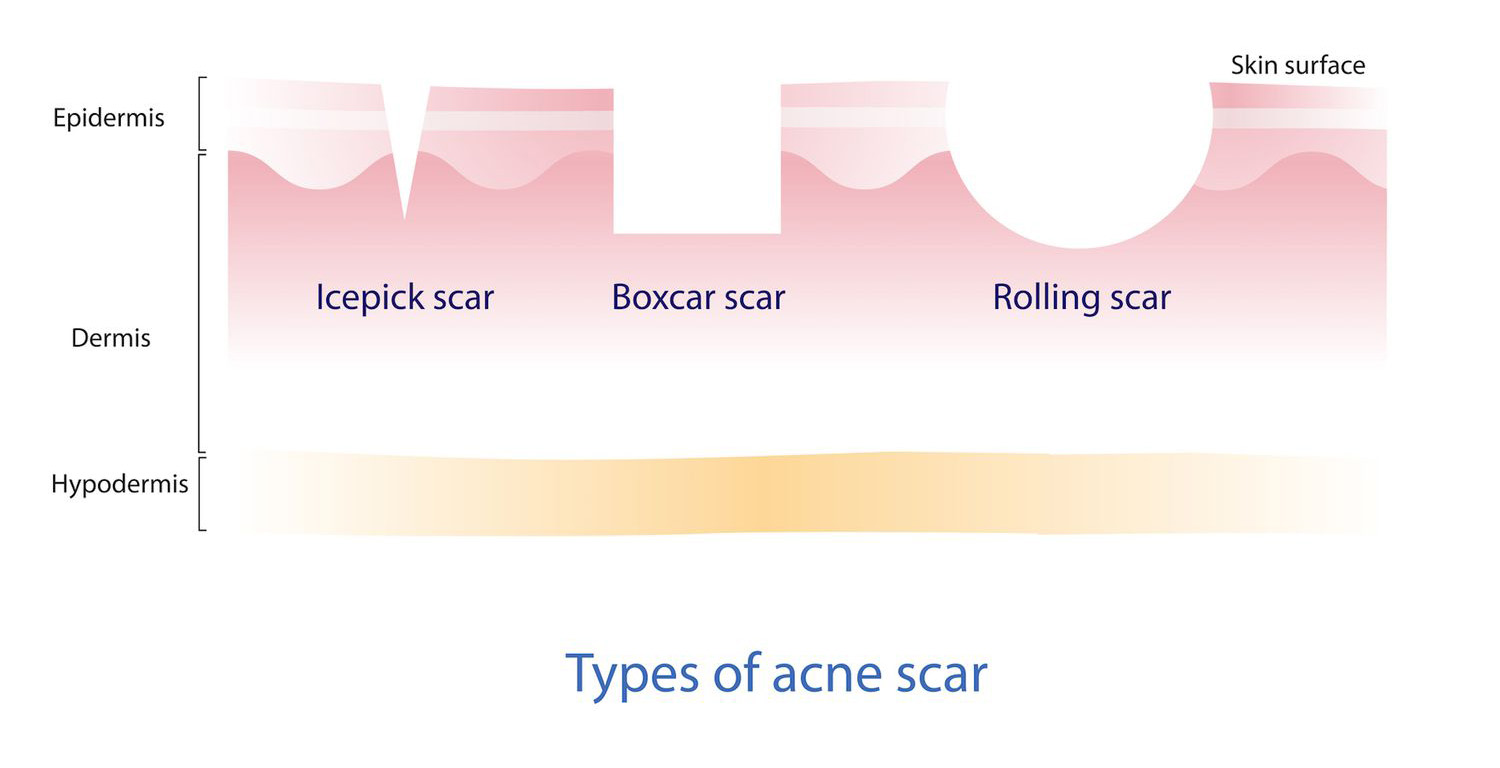
Kolageno skaidulų persitvarkymui skatinti bei tokiu būtų naikinti atrofinius randus yra naudojama daugybė metodų – vietiniai retinoidai, cheminiai odos šveitimai, mikrodermabrazijos bei lazerinės procedūros. Tačiau šie gydymo metodai gali lemti použdegiminės hiperpigmentacijos susidarymą, papildomą odos randėjimą, didelę gydymo kainą, ilgą poprocedūrinį atsistatymo laikotarpį. Tyrimų duomenimis PRP terapijos taikymas gydant aknės ir trauminius randus, lemia reikšmingą randų išvaizdos tuo pačiu ir žmonių gyvenimo kokybės pagerėjimą.
Optinės koherencijos tomografija parodė aknės randų gylio sumažėjimą, kai PRP buvo naudojamas kartu su frakcine lazerio terapija, palyginus su vien tik taikytu lazeriniu gydymu.
Gydant aknės randus PRP terapija, taip pat stebimas odos paraudimo, edemos sumažėjimas, pagerėjęs odos elastingumas bei padidėjęs kolageno bei fibroblastų kiekis odoje.
Strijų gydymas
Nuolatinis bei staigus odos tempimas dažnai sukelia atrofinius odos randus – strijas. Atliktuose tyrimuose stebimi puikūs kosmetiniai strijų gydymo rezultatai derinant mikroadatinę intraderminę radijo dažnio ir ultragarsines procedūras kartu su PRP. Ultragarsinės procedūros dažnai derinamos su radiodažnumine procedūra, nes ultragarsas efektyviau padeda PRP koncentratui įsiskverbti į gilesnius odos sluoksnius. Po procedūrų atliktose odos biopsijose stebimas ryškus kolageno tankio ir elastinių skaidulų padidėjimas odoje, lemiantis strijų gydymo kosmetinius rezultatus. Pačių pacientų įvertinti procedūrų rezultatai džiugina ir vertinami kaip strijų kosmetinė išvaizda buvo labai pagerėjusi.
Plaukų slinkimas ir alopecija
Gydant androgeninę alopeciją, tyrimų duomenimis PRP procedūros lemia reikšmingą plaukų augimo pagerėjimą. PRP koncentrate esantys augimo faktoriai skatina plaukų augimą, veikdami į plaukų folikulų kamieninių ląstelių diferenciaciją, sužadindami ir pratęsdami plaukų folikulų anageno (plauko augimo) fazę, taip pat aktyvuodami antiapoptozinius kelius bei skatindami angiogenezę. Tai lemia padidėjusį perifolikulinių kraujagyslių kiekį ir taip yra suaktyvinama kraujotaka į plauko folikulą. Tyrimų duomenimis PRP gali būti taikomos tiek moterų, tiek vyrų plaukų slinkimui mažinti bei židininiam nuplikimui gydyti.
Norint pasiekti dar geresnių rezultatų, PRP procedūros gali būti derinamos su medikamentų (pvz.: finasteridas, minoksidilis ir spironolaktonas) vartojimu bei kitomis plaukų augimą skatinančiomis procedūromis (pvz.: mezoterapija, šviesos terapija).
Kai kuriuose tyrimuose, aprašomi abejotini PRP procedūros rezultatai, gydant plaukų slinkimą. Tai galima sieti su netinkamu procedūrų atlikimo protokolu. Klinikinėje praktikoje dauguma gydytojų pradeda PRP procedūrų ciklą nuo 1 procedūros per mėnesį, vėliau pastebėjus teigiamus procedūrų rezultatus, rekomenduojama tęsti palaikomąjį gydymą kas 2–3 mėnesius neribotą laiką. Tyrimų duomenimis, jeigu siekiama estetiškai pagerinti plaukų būklę ir tankį, rekomenduojamos minimaliai 3 procedūros per metus.
PRP procedūros taip pat gali pagerinti plaukų transplantacijos rezultatus. Jos gali būti atliekamos tiek prieš numatomą plaukų transplantaciją, tiek po jos, norint pagerinti transplantato prigijimą.

PRP procedūros kontraindikacijos
Norint įvertinti PRP procedūros kontraindikacijas, yra būtina prieš procedūrą atlikti kraujo tyrimus (bendro kraujo tyrimą, ANA ir ANCA). Yra išskiriamos absuliučios ir sąlyginės kontraindikacijos.
Absuliučios:
- Kritinė trombocitopenija
- Trombocitų funkcijos sutrikimai
- Sepsis
- Vietinė infekcija planuojamų PRP injekcijų vietose
Sąlyginės:
- Nesteroidinių vaistų vartojimas (48 val iki procedūros)
- Gliukokortikosteroidų injekcijos PRP injekcijų vietose, nepraėjus 1 mėn. po paskutinės injekcijos
- Sisteminių gliukokortikosteroidų vartojimas, nepraėjus 2 sav. po paskutinės dozės
- Rūkymas
- Karščiavimas
- Onkologiniai susirgimai (ypač kaulų arba kraujo vėžys)
- Anemija, kai hemoglobino kiekis <10 g/dl
- Trombocitopenija (<105 trombocitų/µL)
PRP procedūros komplikacijos
Kadangi, PRP koncentratas yra išgaunamas iš pačio žmogaus kraujo (autologinė transplantacija), todėl nėra jokios tikimybės pasireikšti alerginėms ar imuninėms reakcijoms. Dažniausios procedūros komplikacijos – vietinė infekcija (tikimybė <1 proc), skausmas, kraujavimas, paraudimas bei hematomos injekcijų vietose.
Literatūra:
1. Elizabeth Schoenberg BA, Georgette Hattier BA, Jordan V Wang MD, MBE, MBA and Nazanin Saedi MD. Platelet-rich plasma (PRP) for facial rejuvenation: An early examination. Clinics in Dermatology, 2019.
2. https://emedicine.medscape.com/article/1069931-treatment#d11
3. Michael J. Hesseler MD and Nikhil Shyam MD. Platelet-rich plasma and its utility in the treatment of acne scars: A systematic review. Journal of the American Academy of Dermatology, 2019-06-01, Volume 80, Issue 6, Pages 1730-1745.
4. https://www.medscape.com/viewarticle/921038_3